Nízka placenta previa na zadnej stene. Marginálna placenta previa je hrozbou pre normálny priebeh tehotenstva.
Ako povedali lekári, placentu poskytuje príroda špeciálne pre rast a vývoj plodu. Niet divu, že jeho názov znamená v latinčine „miesto pre deti“. Pre normálny priebeh tehotenstva je dôležitá nielen štruktúra, ale aj umiestnenie tohto orgánu.
Diagnóza „marginálna placenta previa“ však ešte nie je dôvodom na odrádzanie. Znamená to len, že nastávajúca matka sa musí bližšie pozrieť na svoje zdravie.
Ako sa tvorí placenta?
Mechanizmus vzniku placenty možno stručne opísať nasledovne. Keď sa oplodnené vajíčko dostane do dutiny maternice, ponorí sa do slizníc ako guľa v hustej kyslej smotane. Do deviateho dňa sa na povrchu embrya tvoria klky, ktoré prerastajú do steny maternice. V budúcnosti sa z nich začne vyvíjať placenta. Konečná tvorba orgánu nastáva do 13-16 týždňa tehotenstva.
Tvar placenty je podobný plochému disku, v strede ktorého je pripevnená pupočná šnúra. Vo vnútri tohto disku prebiehajú neuveriteľne dôležité procesy pre dieťa. Tu k nemu prichádzajú živiny a kyslík od matky. Odtiaľ sa tiež odstraňujú toxíny, ktoré „plytvá“ telom dieťaťa: oxid uhličitý a iný odpad. V skutočnosti placenta slúži ako pľúca, črevá a obličky pre plod v „jednej fľaši“.
Čo je okrajová prezentácia
Normálne sa placenta tvorí v hornej časti (blízko „dola“) maternice pozdĺž jej zadnej, bočnej alebo menej často prednej steny. Táto poloha ju chráni pred náhodným zranením.
Orgánová prezentácia (placenta praevia) sa údajne vyskytuje, keď sa tvorí v dolnej časti maternice v blízkosti vývodu - hltana. Doslova sa tento výraz prekladá z latinčiny ako „na ceste pred životom“, to znamená, že placenta sa stáva prekážkou pri narodení dieťaťa.
Existujú tri typy prezentácie:
- úplná (placenta uzatvára hltan o 100 %),
- bočné (otvor je zablokovaný o 50-70%),
- marginálne (výstup je uzavretý maximálne o 30 %).
Zo všetkých možností sa okrajová prezentácia považuje za najprosperujúcejšiu, pretože v tomto prípade je vysoká pravdepodobnosť, že pôrod prebehne prirodzene. Patológia sa spravidla zistí počas plánovaného ultrazvuku.
Kto je ohrozený?
Vo väčšine prípadov je nesprávna poloha placenty spojená s patologickými zmenami vo vnútornej vrstve maternice. Z tohto dôvodu sa fetálne vajíčko nemôže „chytiť“ na hornú časť endometria a klesá.
Dôvody takýchto podmienok môžu byť:
- potrat,
- chirurgické zákroky, ktoré predchádzali súčasnému tehotenstvu (kyretáž dutiny maternice, cisársky rez, odstránenie nezhubných uzlín),
- pohlavne prenosné infekcie,
- zápal krčka maternice.
Vývoj patológie môže byť tiež dôsledkom vrodených anomálií maternice alebo fibroidov, ktoré spôsobili jej deformáciu.
Pri multipare regionálnej prezentácii je diagnostikovaná trikrát častejšie ako u žien, ktoré sa chystajú porodiť svoje prvé dieťa. Možno je to spôsobené tým, že skúsené mamičky stihnú do druhého či tretieho pôrodu vydržať väčšie množstvo gynekologických ochorení.
Riziká komplikácií
Prečo je placenta previa nebezpečná? Na skoré dátumy nič. Bábätko normálne rastie a vyvíja sa. Mama svoju patológiu nijako nepociťuje.
Problémy môžu nastať v treťom trimestri, keď sa maternica veľmi zväčší. Tkanivá placenty nie sú príliš elastické, takže po endometriu nemá čas natiahnuť sa. Na niektorých miestach sa orgán odlupuje od stien maternice, čo vedie k poškodeniu ciev. Krv vyteká cez cervikálny kanál.
Plod netrpí. Pri nadmerne častom krvácaní však kyslík začína dostávať menej, pretože odlupované miesta placenty prestávajú fungovať.
Krvácanie môže byť spôsobené:
- fyzické cvičenie,
- sexuálny kontakt,
- teplé procedúry (kúpeľ, sauna),
- vyšetrenie u gynekológa,
- namáhanie brucha.
Pri okrajovej prezentácii nie je výtok hojný, bezbolestný. Niekedy sa bez dôvodu objavujú v noci.
Krvácanie môže začať v posledných týždňoch tehotenstva. Ale vo väčšine prípadov neobťažujú ženu až do začiatku pôrodu, keď sa kontraktilná aktivita maternice prudko zvýši.
Stáva sa, že okrajová prezentácia je sprevádzaná nesprávnou polohou plodu - šikmá, panvová alebo priečna. V tomto prípade môže byť proces pôrodu komplikovaný.
Pozorovanie a liečba
V počiatočných štádiách sú pacienti pozorovaní ambulantne. Nevykonáva sa žiadna lieková terapia. Odporúča sa žene:
- vyhýbať sa stresu, cvičeniu, pohlavnému styku,
- dodržiavať rozumnú diétu
- odpočívaj naplno.
Treba poznamenať, že konečná diagnóza sa vyskytuje len bližšie k pôrodu. Do tejto doby existuje šanca, že sa poloha placenty zmení na normálnu. To všetko je spôsobené rovnakým nárastom veľkosti maternice. Natiahnutím endometria stiahne placentu spolu s ňou a jej okraje sa pohybujú z hltana.
S výskytom špinenia je pacient hospitalizovaný a ďalšie pozorovanie sa vykonáva v nemocnici.
Ako bude prebiehať pôrod s marginálnou placentou previa, lekár rozhodne v posledných týždňoch tehotenstva. V prítomnosti sprievodných komplikácií (polyhydramnión, úzka panva, ochorenie obličiek, jazva na maternici) sa vykonáva cisársky rez. S dobrým zdravotným stavom majú ženy tendenciu rozhodovať sa pre prirodzený pôrod.
Ak má tehotná žena krvácanie pred začiatkom pôrodu, fetálny močový mechúr je otvorený. To zabraňuje ďalšiemu odtrhnutiu placenty a pomáha zastaviť výtok. Ak sa krvácanie nepodarí zastaviť, pôrod sa ukončí chirurgicky.
Predpokladom pôrodu je neustále sledovanie stavu ženy a bábätka. Na bruchu pacienta sú pripevnené senzory, ktoré zaznamenávajú srdcový tep plodu.
Po narodení dieťaťa je tiež možné vyvinúť závažné krvácanie. V tomto prípade sa lekári musia uchýliť k chirurgickému odstráneniu placenty.
(3 hlasy)
Placenta sa nachádza v maternici a funguje iba počas tehotenstva. Napomáha normálnemu priebehu tehotenstva, a preto si zaslúži zvýšenú pozornosť: dôležitá je správna stavba tohto orgánu a jeho umiestnenie.
Ženy, ktorým bola diagnostikovaná placenta previa, by mali vedieť, čo to je a čo môže ohrozovať. Preto sa tomu pozrime podrobnejšie. Placenta sa začína vyvíjať na začiatku tehotenstva a jej úplná tvorba nastáva v 16. týždni. Vďaka tomuto orgánu dostáva plod výživu, vylučujú sa metabolické produkty a cez placentu dieťa dostáva potrebný kyslík. Práve toto telo je zodpovedné za zachovanie a rozvoj tehotenstva.
placenta previa- to je jeho pripojenie k dolnému segmentu maternice, jeho vzťah k vnútornému hltanu. Táto komplikácia tehotenstva je pomerne zriedkavá. Hoci v poslednom desaťročí sa počet žien s touto patológiou výrazne zvýšil, čo súvisí s nárastom počtu potratov.
Stojí za zmienku, že moderné metódyštúdie vám umožňujú celkom presne určiť umiestnenie placenty, takže nezanedbávajte plánované ultrazvuky, najmä počas trimestra tehotenstva. Tým sa minimalizuje výskyt komplikácií. Ultrazvuková diagnostika umožňuje sledovať vývoj placenty počas tehotenstva.
Chcel by som poznamenať, že príčinou krvácania môžu byť nielen anomálie vo vývoji placenty, ale patologické procesy vyskytujúce sa vo vagíne a krčku maternice môžu vyvolať špinenie.
Aké komplikácie môžu nastať s čiastočnou placentou previa?
Ako bolo uvedené vyššie, hlavnou komplikáciou placenty previa sú krvácajúca ktoré sa môžu vyskytnúť počas tehotenstva a na začiatku procesu pôrodu.
V prípade čiastočnej placenty previa je často hrozba prerušenia tehotenstva, čo vedie k zvýšenému tonusu maternice a jedným z príznakov je bolesť v krížoch a podbrušku.
Mnoho tehotných žien s touto patológiou vývoja placenty trpí hypotenzia- stabilne znížený tlak, čo následne znižuje účinnosť, objavuje sa slabosť a pocit slabosti, u tehotnej ženy sa zvyšuje frekvencia bolestí hlavy, možné mdloby.
Pri častom krvácaní sa môže vyvinúť anémia. Zníženie hemoglobínu v krvi tehotnej ženy je nebezpečné, pretože príznaky hypotenzie sa v tomto prípade zvyšujú a objavujú sa jasnejšie.
V dôsledku anémie môže plod pociťovať nedostatok kyslíka a to môže mať vplyv na vývoj dieťaťa, môže sa pozorovať spomalenie rastu.
V dôsledku nesprávneho umiestnenia placenty plod pomerne často obsadzuje nesprávne umiestnenie v dutine maternice, čo značne komplikuje prirodzený pôrod.
Liečba marginálnej a laterálnej placenty previa
Vyšetrenie a liečba tehotných žien s krvácaním v druhej polovici tehotenstva sa odporúča v stacionárne podmienky. Voľbu vhodnej liečby určí špecialista po vyšetrení pôrodných ciest tehotnej ženy, určí, ako má byť placenta a lekár musí prihliadať aj na intenzitu krvácania a celkový stav tehotnej a plod. Na tento účel vykonajú vyšetrenie so zrkadlami a ultrazvukom, tehotná žena musí absolvovať potrebné testy krvi a moču.
![]()
Najčastejšie sú ženy s placentou previa predpísané prísne pokoj na lôžku. V prípade veľkej straty krvi môže byť predpísaná transfúzia malých dávok krvi. Tehotným ženám sa zobrazujú tokolytické a antispazmické lieky, ako aj hormonálne činidlá, ktoré pomáhajú normalizovať uteroplacentárnu cirkuláciu, posilňujú cievnu stenu a zvyšujú zrážanlivosť krvi.
Pomerne často sa ženám s abnormálnym vývojom placenty zobrazujú sedatíva, ako napríklad motherwort, valeriána. Je potrebné zabrániť hypoxii plodu a endometritíde. Laxatíva pre ženy s marginálnou a laterálnou placentou previa sú kontraindikované, v prípade potreby možno odporučiť čistiaci klystír.
Liečba marginálnej alebo laterálnej prezentácie bez krvácania sa môže vykonávať v ambulantné nastavenia. V tomto prípade je predpísaný režim a strava, ktoré sa musia prísne dodržiavať.
Ženám s čiastočnou placentou previa sa odporúča obmedziť záťaž, fyzickú aj emocionálnu, oplatí sa vylúčiť pohlavný styk, treba viac času na vzduchu, spánok tehotnej ženy by mal byť aspoň 7-8 hodín, odporúča sa odpočívať v popoludní.
Diéta pre laterálnu a marginálnu prezentáciu je tiež veľmi dôležitá pre zdravie tehotnej ženy. Je potrebné konzumovať čo najviac potravín bohatých na železo: pohánka, jablká, šťava z granátového jablka, morčacie a hovädzie mäso atď.
Pri placenta previa je nežiaduca zápcha, ktorá môže vyvolať krvavý výtok, preto by ste sa mali uistiť, že v strave sú prítomné potraviny bohaté na vlákninu.
Je potrebné prijímať dostatok bielkovín, aby sa železo lepšie vstrebávalo. Tehotné ženy s čiastočnou prezentáciou by mali užívať multivitamínové prípravky.
Pôrod s neúplnou placentou previa
Pri čiastočnej prezentácii, ak je tehotenstvo úplné a nedochádza ku krvácaniu, je to možné prirodzené doručenie. Keď sa maternica otvorí o 5-6 cm, gynekológ bude schopný presne určiť umiestnenie placenty a rozhodnúť o priebehu pôrodu. V prípade, že je priebeh pôrodu komplikovaný krvácaním alebo nesprávnou polohou plodu, je možná chirurgická intervencia.
Treba poznamenať, že aj po pôrode zostáva riziko krvácania v dôsledku zníženia kontraktility dolného segmentu maternice, ako aj v dôsledku hypotenzie a anémie. Práve kvôli riziku krvácania by žena po pôrode mala byť pod dohľadom odborníkov.
V zriedkavých prípadoch, keď nie je možné zastaviť krvácanie, sa v záujme záchrany života ženy rozhodne o odstránení maternice, ale spravidla sa to nestane pri laterálnom alebo marginálnom prejave.
Pri včasnom poskytnutí potrebnej pomoci u väčšiny žien po pôrode je zachovaný reprodukčný systém a rodiaca žena sa rýchlo vracia do bežného života.
Poznač si to prevencia placenta previa je znížiť počet potratov, liečbu zápalové procesy dutina maternice v počiatočných štádiách, liečba hormonálnych porúch.
Aké opatrenia by mali prijať tehotné ženy s čiastočnou placentou previa
Placenta previa je závažnou komplikáciou tehotenstva, ktorá môže viesť k strate dieťaťa a ovplyvniť zdravie tehotnej ženy. Preto je potrebné dodržiavať určité opatrenia, aby vydržala a porodila zdravé bábätko bez ohrozenia zdravia.

Tehotné ženy s diagnózou neúplná placenta previa» Oplatí sa vyhýbať fyzickej námahe, stresovým situáciám, starostlivo dodržiavať režim a stravu. V prípade krvácania by ste mali okamžite ísť do nemocnice. Nezanedbávajte plánované návštevy lekára a potrebné štúdie.
Tiež sa oplatí nájsť si vopred príbuzného, ktorý za vás môže v prípade potreby darovať krv.
Je potrebné pripomenúť, že je možné vynosiť zdravé dieťa s čiastočnou placentou previa, hlavnou vecou je starostlivo sledovať zdravie tehotnej ženy a dieťaťa, prísne dodržiavať všetky odporúčania ošetrujúceho lekára.
Po pôrodežena by mala viac odpočívať, nepreťažovať sa, potrebuješ správna výživa a prechádzky na čerstvom vzduchu, nezabudnite, že na úplné zotavenie tela je potrebný určitý čas. Tiež nezabudnite na plánovanú návštevu gynekológa, pomôže to znížiť riziko opätovného krvácania a prispeje k rýchlemu zotaveniu.
Mám rád!
Placenta je orgán, ktorý hrá rozhodujúcu úlohu vo vývoji plodu. Placenta sa začína vytvárať v momente prichytenia plodového vajíčka k stene maternice a do dvanásteho týždňa tehotenstva preberá nutričné, dýchacie, vylučovacie, ochranné a hormonálne funkcie.
Zvyčajne sa placenta nachádza vo funduse maternice alebo pozdĺž jej zadnej časti s prechodom na bočné steny, menej často pozdĺž prednej steny. Existuje však taká patológia, ako je prezentácia v dolnej časti maternice, ktorá čiastočne alebo úplne pokrýva jej vnútorný hltan. V závislosti od toho existujú úplné (centrálne), čiastočné a nízka prezentácia placenta.
Úplná placenta previa, keď je os maternice úplne zablokovaná, je pomerne zriedkavá. Čiastočné môže byť okrajové a bočné. Marginálna placenta previa je umiestnenie placenty, v ktorom je vnútorný os uzavretý z jednej tretiny; bočná prezentácia - keď sú dve tretiny zatvorené. Pri nízkej placenta previa sa tento dôležitý orgán nachádza vo vzdialenosti nie väčšej ako päť centimetrov od vnútorného hltana. Ale patológia sa zvažuje iba v treťom trimestri tehotenstva, predtým môže placenta dobre stúpať.
Hlavným dôvodom vzniku placenty previa je, že sliznica maternice prešla zmenami, ktoré bránia správnemu uchyteniu oplodneného vajíčka. Tieto zmeny sa môžu vyskytnúť v dôsledku preneseného zápalového procesu, použitia vnútromaternicových teliesok, porúch endometria v dôsledku potratu alebo vnútromaternicovej kyretáže, myómov maternice. Zo všetkých prípadov, keď lekári diagnostikujú marginálnu placentu previa, sa 75 % vyskytuje u žien, ktoré sú opäť tehotné. Tiež choroby vnútorných orgánov u tehotnej ženy môžu ovplyvniť nesprávnu fixáciu embrya.
Klinickým príznakom, ktorý podmieňuje tak marginálnu prezentáciu placenty, ako aj iné typy jej nesprávneho umiestnenia, je krvácanie z pohlavného traktu sprevádzané bolesťou. Môže sa vyskytnúť v rôznych štádiách tehotenstva – ako v prvom trimestri, tak aj tesne pred pôrodom. Príčina krvácania je čiastočná. Steny maternice počas tehotenstva sú natiahnuté a placenta nie je schopná takého natiahnutia, v dôsledku čoho dochádza k jej oddeleniu.

Ak sa lekárske opatrenia neprijmú včas, plod začne pociťovať hypoxiu a u tehotnej ženy sa môže vyvinúť významná anémia. Niekedy môže byť krvácanie dokonca smrteľné. Ak teda gynekológ zistí laterálnu, úplnú alebo marginálnu placentu previa, musíte prísne dodržiavať jeho pokyny. So zameraním na sťažnosti tehotnej ženy a výsledky ultrazvukového vyšetrenia predpíše lieky na zmenšenie maternice, v prípade častého opakovaného krvácania, hospitalizácie a liečby v nemocnici. Pôrod sa s najväčšou pravdepodobnosťou uskutoční cisárskym rezom, iba okrajové umiestnenie placenty ponecháva možnosť prirodzeného pôrodu.
Placenta previa sa nazýva jej pripojenie k akejkoľvek časti alebo úplne v oblasti dolného segmentu maternice a jej vzťahu k vnútornému hltanu. Frekvencia takýchto patológií je 0,5-0,8% z celkového počtu pôrodov. V poslednom desaťročí sa frekvencia zvýšila, vysvetľuje sa to nárastom počtu potratov a vnútromaternicových zákrokov. Krvácanie s touto diagnózou sa môže vyskytnúť na začiatku druhej polovice tehotenstva v dôsledku tvorby dolného segmentu. Častejšie sa krvácanie pozoruje v posledných týždňoch tehotenstva, keď sa začnú objavovať kontrakcie maternice. Najčastejšie sa krvácanie vyskytuje počas pôrodu.
Úplné uloženie je vtedy, keď je ním úplne zablokovaný vnútorný hltan a pri vaginálnom vyšetrení sa všade zisťuje tkanivo, membrány nie sú hmatateľné. Neúplné (čiastočné) - vnútorný hltan nie je úplne zablokovaný a pri vaginálnom vyšetrení sa za vnútorným hltanom určuje placenta a amniotické membrány. Neúplné - rozdelené na okrajové a bočné. S okrajovým spodným okrajom sa nachádza na úrovni okraja vnútorného hltana; na boku - okraj čiastočne prekrýva vnútorný hltan. V oboch prípadoch sa určujú fetálne membrány. Klinicky sa dá určiť až pri otvorení os maternice na 4-5 cm.
Nízka priľnavosť - spodný okraj placenty sa nachádza 7 cm alebo menej od vnútorného hltana, oblasť vnútorného hltana sa nezachytáva a nie je k dispozícii na palpáciu počas vaginálneho vyšetrenia. Niekedy môžete nahmatať drsný povrch membrán, čo vám umožňuje podozrievať z blízkeho miesta. Cervikálny (cervikálny isthmus) - prerastá do cervikálneho kanála v dôsledku horšieho vývoja deciduálnej reakcie v krčku maternice. Ide o zriedkavý, ale závažný klinický stav, ťažkosti s diagnostikou predstavujú smrteľné nebezpečenstvo. To možno pripísať cervikálnemu tehotenstvu.
V normálnom priebehu tehotenstva sa zvyčajne nachádza vo funde alebo tele maternice, pozdĺž zadnej steny, s prechodom na bočné steny, t.j. v tých oblastiach, kde sú steny maternice najlepšie zásobené krvou. Nachádza sa na prednej stene o niečo menej často, pretože predná stena maternice prechádza oveľa väčšími zmenami ako zadná. Umiestnenie sedačky na zadnej stene ju navyše chráni pred náhodným zranením.
Ak iba čiastočne pokrýva oblasť vnútorného hltana, potom ide o neúplnú prílohu, ktorá sa zaznamenáva s frekvenciou 70 - 80% z celkového počtu. Ak úplne pokrýva oblasť vnútorného hltana, potom je to úplná prezentácia. Táto možnosť sa vyskytuje s frekvenciou 20-30%.
Príčiny anomálií v umiestnení placenty neboli definitívne objasnené, možno ich však rozdeliť do dvoch skupín:
- v závislosti od stavu tela ženy,
- spojené s charakteristikami fetálneho vajíčka.
Najčastejšie ide o patologické zmeny na sliznici maternice, ktoré narúšajú normálnu deciduálnu reakciu endometria.
Chronické zápaly endometria, jazvovité zmeny na endometriu po potratoch, operáciách maternice (cisársky rez, konzervatívna myomektómia, perforácia maternice a pod.), myómy maternice, anomálie alebo nevyvinutie maternice, viacpočetné pôrody, komplikácie v popôrodnom období . U multipar sú anomálie častejšie (75 %) ako u prvorodičiek. V dôsledku porušenia nidatívnej funkcie trofoblastu, konkrétne oneskoreného výskytu enzymatických procesov v trofoblaste, sa oplodnené vajíčko nemôže včas naočkovať do fundusu maternice. Nadobudne implantačnú schopnosť, zostupuje už do dolných častí maternice, kde sa transplantuje. Migrácia placenty je možná. Ultrazvukové vyšetrenie umožňuje sledovať migráciu počas tehotenstva. Na začiatku tehotenstva sa častejšie určuje centrálne uloženie rozvetveného chorionu. Na konci tehotenstva migruje a môže byť nízka alebo dokonca normálna.
Najčastejšími príčinami sú patologické zmeny vo vnútornej vrstve maternice (endometria) v dôsledku zápalu, chirurgických zákrokov (kyretáž, cisársky rez, odstránenie myomatóznych uzlín a pod.), viacnásobné komplikované pôrody. Okrem toho môže byť narušenie pripojenia placenty spôsobené maternicovými fibroidmi, endometriózou, nedostatočným vývojom maternice, isthmikocervikálnou insuficienciou, zápalom krčka maternice, viacnásobným tehotenstvom. Treba poznamenať, že takáto prezentácia je bežnejšia u znovu tehotných žien ako u prvorodených. V dôsledku týchto faktorov sa fetálne vajíčko, ktoré vstúpi do dutiny maternice po oplodnení, nemôže včas implantovať do horných častí maternice a tento proces sa vykonáva až vtedy, keď fetálne vajíčko už zostúpilo do svojich dolných častí.
Najčastejším prejavom je opakované krvácanie z genitálneho traktu. Krvácanie sa môže vyskytnúť počas rôznych období tehotenstva, počnúc jeho najskorším obdobím. Najčastejšie sa však pozorujú už v druhej polovici tehotenstva v dôsledku tvorby dolného segmentu maternice. V posledných týždňoch tehotenstva, keď sú kontrakcie maternice intenzívnejšie, sa môže zvýšiť krvácanie.
Príčinou krvácania je opakované oddeľovanie placenty, ktorá sa po natiahnutí steny maternice počas progresie tehotenstva alebo začiatku pôrodu nedokáže natiahnuť. Zároveň sa čiastočne odlupuje a dochádza ku krvácaniu z ciev maternice. Plod neprelieva krv. Je však ohrozený hladovanie kyslíkom, pretože exfoliovaná časť sa nezúčastňuje výmeny plynu.
Provokačnými faktormi pre výskyt krvácania počas tehotenstva môžu byť: fyzická aktivita, prudký kašeľ, vaginálne vyšetrenie, pohlavný styk, zvýšený vnútrobrušný tlak so zápchou, termálne procedúry (horúci kúpeľ, sauna).
Pri úplnej polohe sa často objaví náhle, bez bolesti a môže byť veľmi bohatý. Krvácanie sa môže zastaviť, ale po chvíli sa znova objaví alebo môže pokračovať vo forme slabého výtoku. V posledných týždňoch tehotenstva sa krvácanie obnoví a/alebo sa zvýši.
Pri neúplnej prezentácii môže krvácanie začať na samom konci tehotenstva. Častejšie sa však vyskytuje na začiatku pôrodu. Sila krvácania závisí od veľkosti miesta pripojenia. Čím viac tkaniva, tým skôr začne krvácanie.
Opakované krvácanie počas tehotenstva komplikované patológiou placenty vo väčšine prípadov vedie k rozvoju anémie.
Tehotenstvo tiež často komplikuje hrozba prerušenia, ktorá je spôsobená rovnakými dôvodmi ako výskyt nesprávnej lokalizácie. Predčasný pôrod sa najčastejšie vyskytuje u pacientov s úplným pripútaním.
Tehotné ženy s patológiou sa vyznačujú nízkym krvným tlakom, ktorý sa vyskytuje v 25% -34% prípadov.
Výnimkou u tehotných žien s takouto diagnózou nie je ani preeklampsia (nefropatia, neskorá toxikóza). Táto komplikácia, ktorá sa vyskytuje na pozadí dysfunkcie mnohých orgánov a systémov, ako aj s príznakmi porúch zrážanlivosti krvi, výrazne zhoršuje povahu opakovaného krvácania.
Anomália placenty je často sprevádzaná nedostatkom kyslíka pre plod a oneskorením jeho vývoja. Exfoliovaná časť je vypnutá zo všeobecného obehového systému a nezúčastňuje sa výmeny plynu. Pri patologickom umiestnení sa často vytvára nesprávne alebo panvové postavenie plodu (šikmé, priečne), ktoré sú zase sprevádzané určitými komplikáciami.
V pôrodníckej praxi je výraz „migrácia placenty“ široko zakorenený, čo v skutočnosti neodráža skutočnú podstatu toho, čo sa deje. Zmena v jej umiestnení sa uskutočňuje v dôsledku zmeny štruktúry dolného segmentu maternice počas tehotenstva a smeru rastu smerom k lepšiemu prekrveniu úsekov steny maternice (smerom ku dnu maternice) v porovnaní do jeho spodných častí. Priaznivejšia prognóza z hľadiska migrácie je zaznamenaná, keď sa nachádza na prednej stene maternice. Zvyčajne proces "migrácie" prebieha do 6-10 týždňov a končí v polovici 33-34 týždňov tehotenstva.
Diagnostika
Identifikácia anomálneho umiestnenia nie je zvlášť náročná. Sťažnosti tehotnej ženy na krvácanie môžu naznačovať jeho prítomnosť. V tomto prípade je opakované krvácanie z druhej polovice tehotenstva spravidla spojené s úplným pripojením. Krvácanie na konci tehotenstva alebo na začiatku pôrodu - s neúplným.
V prítomnosti krvácania by ste mali starostlivo preskúmať steny vagíny a krčka maternice pomocou zrkadiel, aby ste vylúčili traumu alebo patológiu krčka maternice, ktorá môže byť sprevádzaná aj prítomnosťou výtoku krvi.
Vaginálne vyšetrenie tehotnej ženy tiež ľahko odhalí jasné diagnostické príznaky naznačujúce nesprávne umiestnenie. Takáto štúdia sa však musí vykonať čo najšetrnejšie, pri dodržaní všetkých potrebných pravidiel, aby sa zabránilo možnému krvácaniu.
V súčasnosti je najobjektívnejšou a najbezpečnejšou metódou diagnostiky prezentácie ultrazvukové vyšetrenie (ultrazvuk), ktoré vám umožňuje zistiť skutočnosť a variant odchýlky (úplná, neúplná), určiť veľkosť, štruktúru a oblasť miesto, posúdiť stupeň odlúčenia a tiež získať presnú predstavu o migrácii.
Ak ultrazvuk odhalil úplný, potom by sa vaginálne vyšetrenie nemalo vykonávať vôbec. Kritériom pre nízke umiestnenie placenty v treťom trimestri tehotenstva (28-40 týždňov) je vzdialenosť od okraja k oblasti vnútorného os 5 cm alebo menej. O jeho patologickom umiestnení svedčí detekcia tkaniva v oblasti vnútorného hltana.
Povaha lokalizácie miesta dieťaťa v II a III trimestri tehotenstva (do 27 týždňov) sa posudzuje podľa pomeru vzdialenosti od okraja k oblasti vnútorného os, pričom hodnota priemeru (BDP) hlava plodu.
Ak sa zistí nesprávne umiestnenie, mala by sa vykonať dynamická štúdia na kontrolu jeho "migrácie". Na tieto účely sa odporúča vykonať aspoň tri echografické kontroly počas tehotenstva v 16., 24. – 26. a 34. – 36. týždni.
Ultrazvuk by sa mal vykonávať s miernym plnením močového mechúra. Pomocou ultrazvuku je možné určiť aj prítomnosť nahromadenia krvi (hematómu) medzi placentou a stenou maternice pri jej odlúčení (ak nedošlo k odtoku krvi z dutiny maternice). Ak miesto odlúčenia zaberá nie viac ako 1/4 plochy, potom je prognóza pre plod relatívne priaznivá. V prípade, že hematóm zaberá viac ako 1/3 plochy, najčastejšie to vedie k smrti plodu.
Lekárska podpora pre tehotné ženy
Povaha manažmentu a liečby tehotných žien závisí od závažnosti krvácania a množstva straty krvi.
V prvej polovici tehotenstva, ak nedochádza k krvným výtokom, môže byť tehotná žena doma pod ambulantnou kontrolou pri dodržaní režimu, ktorý vylučuje pôsobenie provokujúcich faktorov, ktoré môžu spôsobiť krvácanie (obmedzenie fyzickej aktivity, sexuálna aktivita, stresové situácie a pod.)
Pozorovanie a liečba v gestačnom veku viac ako 24 týždňov sa vykonáva iba v pôrodníckej nemocnici.
Liečba zameraná na pokračovanie tehotenstva až do 37-38 týždňov je možná, ak krvácanie nie je silné a celkový stav tehotnej ženy a plodu je uspokojivý. Aj napriek zastaveniu krvavého výtoku z pohlavného traktu nemôže byť tehotná žena za žiadnych okolností prepustená z nemocnice pred pôrodom.
Vedenie tehotných žien v pôrodníckej nemocnici zabezpečuje: dodržiavanie prísneho pokoja na lôžku; používanie liekov, ktoré zabezpečujú optimalizáciu normalizácie kontraktilnej aktivity; liečba anémie a nedostatočnosti.
Indikácie pre núdzový cisársky rez, bez ohľadu na gestačný vek, sú: opakované krvácanie; kombinácia malej straty krvi s anémiou a poklesom krvného tlaku; súčasná veľká strata krvi; úplná prezentácia a krvácanie.
Operácia sa vykonáva podľa životne dôležitých indikácií zo strany matky bez ohľadu na gestačný vek a stav plodu.
V prípade, že tehotenstvo prebehlo do 37-38 týždňov, v závislosti od situácie sa najoptimálnejší spôsob pôrodu vyberie individuálne.
Absolútnou indikáciou pre elektívny cisársky rez je úplná príloha. Pôrod prirodzeným pôrodným kanálom je v tejto situácii nemožný, pretože prekrytie vnútorného os neumožňuje vloženie časti plodu (hlavička plodu alebo koniec panvy) do panvového vstupu. Navyše, v procese zvyšovania kontrakcií maternice sa placenta bude stále viac odlupovať a krvácanie sa výrazne zvýši.
V prípade neúplnej prezentácie a prítomnosti sprievodných komplikácií (poloha panvy alebo abnormálne prisatie plodu, jazva na maternici, viacpočetné tehotenstvo, ťažký polyhydramnión, úzka panva, vek prvorodených starších ako 30 rokov atď.) a. cisársky rez by sa mal vykonávať aj plánovane.
Ak chýbajú vyššie uvedené sprievodné komplikácie a nedochádza k vypúšťaniu krvi, môžete počkať do nástupu nezávislej pracovnej aktivity, po ktorej nasleduje skoré otvorenie močového mechúra plodu. V prípade, že po otvorení močového mechúra plodu predsa len začalo krvácanie, potom je potrebné vyriešiť otázku vykonania cisárskeho rezu.
Ak sa pri neúplnej prezentácii objaví krvácanie pred začiatkom pôrodu, potom sa otvorí močový mechúr plodu. Nevyhnutnosť a účelnosť tohto zákroku je daná tým, že pri otvorení membrán sa hlavička plodu zasunie do vchodu do panvy a pritlačí exfoliovanú časť k stene maternice a panvy, čím napomáha k zastaveniu ďalšej placenty. abrupcia a zastavenie krvácania. Ak krvácanie po otvorení močového mechúra plodu pokračuje a/alebo je krčka maternice nezrelá, vykoná sa cisársky rez. V prípade zastavenia krvácania je možné viesť pôrod prirodzenými pôrodnými cestami (pri priaznivej pôrodníckej situácii).
Krvácanie môže začať v počiatočných štádiách vývoja pôrodu od okamihu prvých kontrakcií. V tomto prípade je tiež znázornené skoré otvorenie močového mechúra plodu.
Vedenie pôrodu s neúplným prichytením cez prirodzený pôrodný kanál je teda možné, ak: krvácanie sa zastavilo po otvorení močového mechúra plodu; zrelý krčka maternice; pracovná aktivita je dobrá; existuje cefalická prezentácia plodu.
Cisársky rez je však jednou z najčastejšie volených metód pôrodu pôrodníkmi a pri tejto patológii sa vykonáva s frekvenciou 70 % - 80 %.
Ďalšími typickými komplikáciami pri pôrode s anomáliami placenty sú slabosť pôrodu a nedostatočné zásobenie plodu kyslíkom (hypoxia plodu). Predpokladom vedenia pôrodu prirodzenými pôrodnými cestami je neustále sledovanie stavu plodu a kontrakčnej činnosti maternice.
Po narodení dieťaťa sa krvácanie môže obnoviť v dôsledku porušenia separačného procesu, pretože jeho miesto sa nachádza v dolných častiach maternice, ktorej kontraktilita je znížená.
V skorom popôrodnom období sa často vyskytuje hojné krvácanie v dôsledku zníženia tonusu maternice a poškodenia rozsiahlej vaskulatúry krčka maternice.
Prevencia
Prevenciou anomálií je zníženie počtu potratov, včasná detekcia a liečba rôznych zápalových ochorení reprodukčného systému a hormonálnych porúch.
Placenta je dôležitý orgán, ktorého cievne riečisko zabezpečuje výživu plodu a ochranu pred škodlivými vonkajšími faktormi (hemoplacentárna bariéra).
Placenta sa zvyčajne tvorí v oblasti fundusu maternice. Stena hladkého svalstva nezasahuje do vývoja krvných ciev. Je elastická a rovnomerne sa naťahuje v súlade s rastom placenty bez toho, aby zasahovala do jej funkcií.
Ale iné situácie sú možné, keď je placenta upevnená na prednej stene maternice a čiastočne vstupuje alebo. V tomto prípade je diagnostikovaná úplná alebo čiastočná prezentácia.
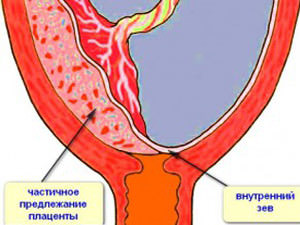
Ak placenta blokuje vnútorný os najviac o 1/3 a dotýka sa ho iba spodným okrajom - nazýva sa to marginálna placenta previa .
![]() Ak je okrajová prezentácia diagnostikovaná v počiatočných štádiách tehotenstva, potom v priebehu času, počas rastu maternice, môže okraj miesta dieťaťa tiež stúpať a pohybovať sa spolu so stenou maternice.
Ak je okrajová prezentácia diagnostikovaná v počiatočných štádiách tehotenstva, potom v priebehu času, počas rastu maternice, môže okraj miesta dieťaťa tiež stúpať a pohybovať sa spolu so stenou maternice.
Avšak pri posudzovaní údajných komplikácií placenty previa hrá dôležitú úlohu miesto uchytenia placenty - na zadnej alebo na prednej stene.
S okrajovou placentou previa na zadnej strane prístroja sú prognózy celkom optimistické: riziká na konci tehotenstva a počas pôrodu budú oveľa nižšie.
Ak však do 24. týždňa placenta nezmenila polohu, potrebuje žena ďalšie sledovanie a šetrnejší režim, obmedzenie záťaže.
Aké je nebezpečenstvo pre matku a dieťa?
- Rastúci plod bude vyvíjať tlak na telo placenty, čo môže viesť k poruchám krvného obehu, vzniku ložísk ischémie a predčasnému starnutiu placenty.
- Spodný segment maternice je menej plastický a nemôže sa vždy natiahnuť, čo zodpovedá veľkosti placenty, čo je s krvácaním mimoriadne nebezpečný stav pre život matky a plodu.
- Aj keď tehotenstvo prebiehalo normálne, vnútorný os nie je zablokovaný a žene je umožnený prirodzený pôrod, hrozia komplikácie. Počas kontrakcií môže spodný okraj placenty upchať pôrodné cesty. V dôsledku toho môže novorodenec zomrieť.
- Alebo pri prechode pôrodným kanálom dieťa „vytiahne“ telo placenty spolu s ním - je to spojené s ostrým oddelením a silným krvácaním.
Komplikácie pri prirodzenom pôrode sú indikáciou pre núdzový cisársky rez.
Príčiny patologického umiestnenia placenty
 Lekári nevedia ovplyvniť fixáciu placenty, tento proces je nekontrolovateľný.
Lekári nevedia ovplyvniť fixáciu placenty, tento proces je nekontrolovateľný.
Ale sú známe niektoré dôvody, ktoré zvyšujú riziko abnormálneho umiestnenia placenty.
Niektoré z nich sú spojené s patológiou fetálneho vajíčka, iné - so somatickým zdravím samotnej ženy.
Vhodné preventívne opatrenia môžu znížiť pravdepodobnosť nesprávneho zaistenia detskej sedačky.
Anomálie vajíčka
- genetické choroby, ktoré ovplyvňujú vývoj plodu
- užívanie silných liekov
- enviromentálne faktory
Všetky tieto dôvody narúšajú tvorbu choriových klkov alebo ich slabosť, v dôsledku čoho nemajú čas preniknúť do endometria hornej maternice a sú fixované iba vtedy, keď idú dole.
Zdravotné dôvody matky
- Zlé návyky.
Fajčenie, alkoholizmus, drogová závislosť vedú k vaskulárnym poruchám.
Keď sa nenašlo miesto s dostatočnou výživou v oblasti dňa maternice, plod je pripevnený bližšie ku krku - miestam, kde prechádzajú veľké cievy.
- Chronické choroby matky.
Cukrovka, vysoký cholesterol, srdcové zlyhanie, ktoré tiež vedie k upchatiu ciev, čo má za následok zhoršené prekrvenie hornej časti maternice.
- Časté vaginálne infekcie alebo endometrióza.
V dôsledku zápalových procesov sa endometrium stenčuje a jeho hrúbka a hustota nestačí na fixáciu chorionu v požadovanom úseku maternice.
- Viacnásobné pôrody.
- Časté potraty.
- História cisárskeho rezu.
- Prítomnosť myómu.
- Neskoré prvé tehotenstvo (vek matky nad 30 rokov).
Symptómy
 Okrajová placenta previa sa spravidla diagnostikuje pri ultrazvukovom vyšetrení ešte predtým, ako sa objavia vonkajšie príznaky ťažkostí.
Okrajová placenta previa sa spravidla diagnostikuje pri ultrazvukovom vyšetrení ešte predtým, ako sa objavia vonkajšie príznaky ťažkostí.
Ak to však žena z nejakého dôvodu neurobila alebo sa placenta nachádza na zadnej stene a poloha plodu v maternici neumožňuje jednoznačne určiť jeho lokalizáciu - v tomto prípade môžu niektoré vonkajšie znaky naznačovať nízka prezentácia.
V počiatočných štádiách môže byť lekár upozornený vysoko zdvihnutým dnom maternice (nezodpovedajúcim gestačnému veku). Zdá sa, že placenta, ktorá sa nachádza pod a aktívne rastie, tlačí nahor „ľahkú“ maternicu s tenkým dnom.
Charakteristický príznak možno nazvať prerušované krvácanie. Nie sú sprevádzané ani rušené dieťaťom.
Dôvodom je nadmerný tlak nízkej placenty na cievy vagíny. Malé plavidlá prasknú, neodolajú zaťaženiu. Toto je zdroj krvácania. Zvyčajne prechádza rýchlo a nie je nebezpečný pre dieťa, pretože tok krvi placentou nie je ovplyvnený.
Ultrazvukové vyšetrenie umožňuje presne určiť polohu tela placenty a čo je najdôležitejšie, lokalizáciu jej okrajov.
Určuje sa jeho veľkosť, hrúbka, vzdialenosť od spodného okraja k vnútornému hltanu. Od tohto parametra závisí pravdepodobnosť možných komplikácií.
Čo robiť s marginálnou placentou previa: metódy liečby
Na zníženie tlaku na okraj placenty a vagíny by žena mala nosiť špeciálny obväz, vyhýbať sa fyzickej námahe, stresu sprevádzanému zvýšeným krvným tlakom a vyhýbať sa pohlavnému styku.
Existujú odporúčania, aby ste sa dostali na všetky štyri 3-4 krát denne. Teda zníženie tlaku na spodný okraj placenty. A zároveň natiahnutím prednej steny maternice môžete niekedy dosiahnuť určitý posun placenty smerom nahor. Cvičenie je účinné v druhom trimestri.
Medikamentózna liečba zahŕňa cievne a protidoštičkové lieky v dávkach, ktoré sú pre plod bezpečné.
Ženy s marginálnou prezentáciou na obdobie 24 týždňov sú spravidla hospitalizované v nemocnici pre množstvo preventívnych opatrení vrátane:
- tokolytická terapia.
Nastávajúca matka má predpísané množstvo liekov určených na zníženie kontraktilnej aktivity maternice. Najčastejšie sú predpísané "Ginipral", "Partusisten", ktoré sa podávajú intramuskulárne alebo kvapkajú;
- prevencia fetoplacentárnej insuficiencie.
Predpísané sú vitamíny, ako aj lieky, ktoré zlepšujú krvný obeh - "", "Actovegin", "Trental";
- prevencia anémie.
Uistite sa, že užívate lieky, ktoré zvyšujú;
- užívanie antispazmikík.
Účinok týchto liekov je zameraný na zníženie existujúceho tónu maternice. Ženám sa predpisuje buď užívanie No-shpy, ako aj magne-B6, síran horečnatý.
Ak je vysoké riziko predčasného pôrodu v dôsledku odtrhnutia placenty, na prevenciu respiračných porúch u dojčaťa sa dodatočne podáva kortikoterapia (Dexametazón, Hydrokortizón).
Vedenie pôrodu s okrajovou prezentáciou
div id="venus-45994">
 Ak k zmene hladiny placenty nepomohli cviky a obväz a okrajová prezentácia podľa ultrazvuku pretrváva, rozhoduje sa o možnom spôsobe pôrodu na obdobie 36-38 týždňov.
Ak k zmene hladiny placenty nepomohli cviky a obväz a okrajová prezentácia podľa ultrazvuku pretrváva, rozhoduje sa o možnom spôsobe pôrodu na obdobie 36-38 týždňov.
V každom prípade rozhoduje pôrodník-gynekológ, ktorý bude viesť pôrod. V tomto prípade môže byť potrebná včasná hospitalizácia.
Ak žena nemá krvácanie s okrajovým prejavom, je možný prirodzený pôrod.
V tomto prípade sa pri otvorení na 3 prsty vykoná profylaktická amniotómia.
Aj keď dôjde ku krvácaniu, niektorí pôrodníci vám umožňujú porodiť sami. Ak je krčok maternice mäkký a vyhladený, ešte pred kontrakciami sa vykoná amniotómia, vďaka ktorej dieťa zostúpi a tlačí na vchod do malej panvy a stláča exfoliované laloky.
To vám umožní zastaviť krvácanie. Predpisuje sa aj oxytocín, ktorý na jednej strane zabraňuje nadmernej strate krvi počas pôrodu a na druhej strane urýchľuje pôrodnú aktivitu, čo spôsobuje časté a silné kontrakcie.
Ak amniotómia neprinesie požadované výsledky, žena s krvácaním sa porodí brušnou cestou.
V prípade, že je okrem ultrazvukových údajov prítomné aj krvácanie, je možný skorý operačný pôrod (do 36 týždňov).
Krvácanie obmedzuje používanie protidoštičkových látok na zlepšenie prietoku krvi. Okrem toho, rozvíjajúca sa anémia ohrozuje hypoxiu plodu a zhoršenie zdravia matky.
Ak sa žena pripravuje na cisársky rez v 36. týždni, dieťa bude pripravené aj na predčasný pôrod. Lieky urýchlia tvorbu alveol v pľúcach.
Podľa ultrazvuku bude možné posúdiť zrelosť plodu a pripravenosť jeho orgánov na život mimo tela matky. Možno bude musieť takéto bábätko stráviť nejaký čas na predčasne narodenom oddelení, no pre jeho život a zdravie to bude oveľa bezpečnejšie.
S diagnózou "okrajová placenta previa" sa lekári stretávajú zriedkavo. Ak sa však potvrdí patológia umiestnenia dieťaťa, tehotná žena vyžaduje ďalšie sledovanie, prípadne s drogovou terapiou.
Ak žena dodržiava pokyny lekára, pristupuje k uloženým zákazom s pochopením a vážnosťou, má všetky šance porodiť zdravé a silné dieťa.
Najnovší obsah stránky
Mama o mamách
Aké výhody stiahnuť na fv215b
Ahoj! Stavba britských tankov je naozaj zvláštna. Ak majú iné národy niečo vlastné, v čom sú silné, potom v Británii je spravidla ťažké rozoznať silné stránky voľným okom. Ale nie v tomto prípade, pretože to je najväčšia výhoda
Domáce nápady

Prémiový tank Lowe - kráľ farmárčenia
Najstarší nemecký prémiový tank vyzbrojený presnou a priebojnou pištoľou. Priemerný pancier trupu a slabá pohyblivosť vám neumožňujú ísť do popredia. Používa sa hlavne ako podporná nádrž, ktorá je vhodná na držanie exponovaných bokov.
Mama o mamách

Prečo ping skáče vo World of Tanks
Potešenie z hry môže byť niekedy zatienené tým, že niektoré dôležité ukazovatele nezodpovedajú želaným. Veľmi často vyvstáva otázka, ako znížiť ping vo World of Tanks? Ak sa tak stane, môžete výrazne znížiť počet oneskorení hry,
časopis

Hlavné príčiny a možnosti ich odstránenia
Dobrý deň milí čitatelia. Na internete sa často môžete stretnúť s používateľmi, ktorí sa sťažujú, že sa im spomaľuje kurzor myši. Zároveň sa problémy prejavujú tak pri práci s jednoduchými, ako aj objemnými aplikáciami. Okamžite stojí za to povedať
časopis

Návod na zombie farmu: zbierky, ostrovy, úlohy, tipy
Máte veľké šťastie, že práve čítate tento článok. Pretože to pre vás napísal skutočný hráč Zombie Farm. A nenapadlo ma čítať rady starých ľudí, keď som sám začal hrať. Takže neopakuj moje chyby. Hlavné tajomstvo tohto zástupcu
Plánovanie a starostlivosť

Klondike cheat kódy pre peniaze a smaragdy zadarmo
Hra Klondike: The Lost Expedition je pre vás dostupná už veľmi dlho. Všetci už o hre niečo málo vieme, no máme pre vás pár tipov, ktoré vám pomôžu stať sa najlepšími. Tipy budú užitočné hlavne pre začiatočníkov, ale pomôžu aj skúseným hráčom.Ra
